【學習重點】
- 大腸直腸癌高危險因子與飲食、肥胖或少運動、年齡、基因、抽菸、喝酒、大腸癌家族病史等有關。
- 抽血檢測腫瘤標記(CEA)用來幫助評估預後和偵測術後是否復發的參考。
- 大腸直腸癌,治療早期仍以外科手術為主,配合後續如放射線、標靶或化學治療等,持續定期追蹤,提升存活率。
ㄧ、前言
大腸癌發生原因與飲食多紅肉或菸酒及加工食品,缺少蔬果,大便停留在腸子太久而刺激腸壁等因素,都可能增加罹患大腸癌的機會。
大腸癌發生原因與飲食多紅肉或菸酒及加工食品,缺少蔬果,大便停留在腸子太久而刺激腸壁等因素,都可能增加罹患大腸癌的機會。
二、大腸直腸癌構造
大腸長度約90公分到150公分,從盲腸接升結腸,連著橫結腸到降結腸,接著是乙狀結腸到直腸最後肛門(圖一)。
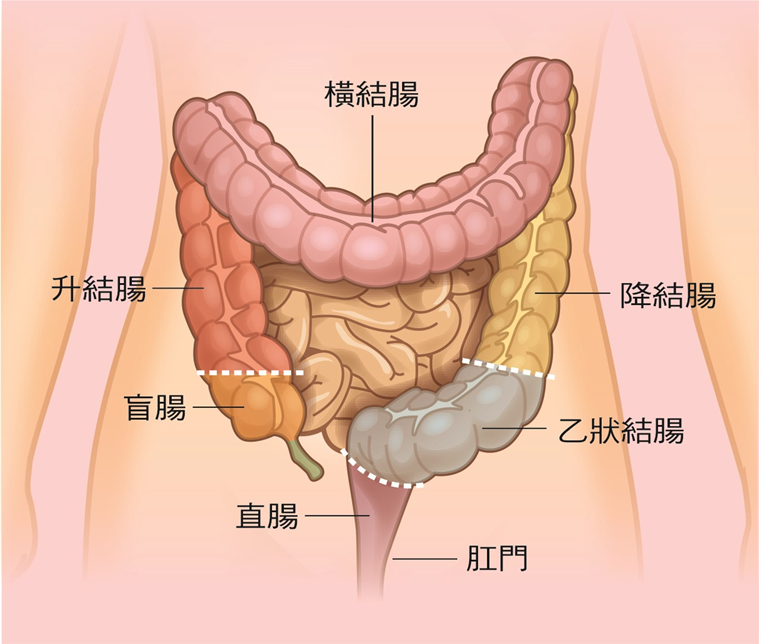 |
|
圖一 大腸直腸癌構造
|
三、大腸直腸癌高危險因子及症狀
- 高危險因子:
- 飲食:熱狗、燻肉或其他加工肉類、大量紅肉(大於500 克/ 週)。
- 肥胖或少運動。
- 年齡、基因、抽菸、喝酒、大腸癌家族病史等。
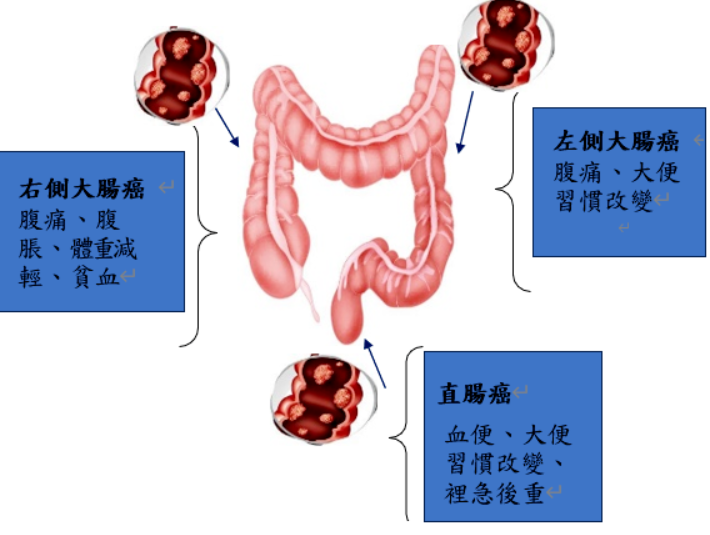
- 症狀:腫瘤位置不同,引起的症狀也不同(圖二)。
- 右側大腸癌:腹痛、貧血、體重減輕、腹脹等。
- 左側大腸癌:大便習慣改變、腹痛等。
- 直腸癌:血便、大便習慣改變、裡急後重等。
- 晚期症狀可能會有疲倦、厭食、體重減輕等,和轉移出去部位有關。
 |
|
圖二 腫瘤位置不同,引起的症狀也不同
|
四、大腸直腸癌診斷檢查
- 大便潛血反應檢查:最常用於初步篩檢,如果大便潛血檢查有反應,應再進一步檢查(圖三及圖四)。

圖三 糞便檢查
圖四 糞便免疫潛血收集管 - 肛門指診:可發現近肛門口腫塊。
- 鋇劑灌腸攝影:可發現大於 1 公分的早期病變。
- 大腸內視鏡檢:內視鏡經由肛門進入,直接觀察大腸黏膜,檢查是否有病變地方,配合病理切片檢查最能確立診斷,併發症可能有出血、腸穿孔風險。
- 抽血檢測腫瘤標記(CEA):用來幫助評估預後和偵測術後是否復發的參考。
- 腹部電腦斷層檢查。
五、大腸直腸癌治療方式
大腸直腸癌的治療仍以手術切除為主,術後根據病情變化及身體狀況,來考慮後續治療。
- 手術
手術切除病變腸道後再將腸子重新接回,或在腹部留置一個人工肛門做為暫時性解決腸阻塞症狀。手術形式包括:傳統剖腹手術(圖五)、微創腹腔鏡手術(圖六)或腸造口手術(圖七)及達文西機械手臂輔助手術等。
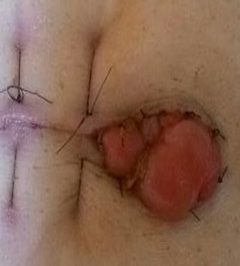
圖五 傳統剖腹手術 圖六 微創腹腔鏡手術 圖七 腸造口手術 -
放射線治療
目的在使腫瘤縮小和消除症狀。 -
化學治療常見藥物如 5-FUヽOxaliplatinヽirinotecan。癌細胞轉移淋巴腺輔助藥物 Levamisole,目的控制腫瘤,延長生命和改善生活品質。
-
標靶治療
針對癌細胞攻擊的治療,阻斷腫瘤生長的目的。目前常用的藥物有:Bevacizumab(Avastin 癌思停)和 Cetuximab(Erbitux爾必得舒)。
六、追蹤
大腸直腸癌手術切除後仍必須要定期追蹤檢查,前 3 年每 3 個月追蹤 1 次抽血檢驗腫瘤指標,依病情追蹤檢查腹部超音波及胸部 X 光檢查與腹部電腦斷層,每年至少作 1 次大腸鏡檢查。術後第 4、5 年,改為半年追蹤 1 次;術後 5 年以上,每年追蹤 1 次。七、總結
大腸直腸癌,治療早期仍以外科手術為主,配合後續如放射線、標靶或化學治療等,持續定期追蹤,提升存活率;如果發生反覆腹痛、解便不乾淨或排便型態改變,應立即就醫檢查,早期診斷早期發現,仍有很好的治癒率。
八、參考資料
- 林玲玉(2020).大腸直腸癌藥物治療新趨勢.彰基醫療健康防治季刊,39,21-24。
- 曾斐祺(2020).大腸直腸癌的治療與照護.腫瘤護理雜誌,20(2),5-9。https://doi.org/10.6880/TJON. 202012_20(2).01
- 衛生福利部國民健康署(2022,8月29日).大腸癌防治概況。https://www.hpa.gov.tw/Pages/Detail.aspx?
nodeid=615&pid=1126 - 4.Biller, L. H., & Schrag, D.(2021).Diagnosis and treatment of metastatic colorectal cancer: A Review. American Medical Association,25(7),669-685. https://doi.org/10.1001/jama.2021.0106
認識大腸直腸癌簡易測驗
讓我們來進行測驗,以確認您已充分了解
評語
統計結果不開放
請登入後才可以評分
未登入或權限不足!
- 位置
-
- 資料夾名稱
- 大腸直腸科
- 上傳者
- 陳芬芳
- 單位
- 中榮護理衛教
- 英文名稱
- Understanding colorectal cancer
- 分類
- 疾病
- 科別
- 大腸直腸科
- 癌症照護
- 是
- 建立
- 2024-01-15 10:13:30
- 制訂日期
- 2006-12-12
- 最近修訂
- 2024-02-18 10:03:00